KIH ວຽງຈັນ
ຂໍ້ມູນຂ່າວສານ
ພະຍາດເບົາຫວານຂື້ນຕາ
1. ພະຍາດເບົາຫວານ
ພະຍາດເບົາຫວານ ເກີດຈາກ ລະດັບນ້ຳຕານໃນເລືອດສູງເປັນເວລາຍາວນານ ເຊີ່ງສາເຫດເກີດຈາກມ້າມ (spleen) ຜະລິດ ຮໍໂມນອີນຊູລີນ( insulin) ບໍ່ພຽງພໍ ຫລືຈຸ ລັງຂອງຮ່າງກາຍຕອບສະໜອງຜິດປົກກະຕິຕໍ່ອີນຊູລິນທີ່ຮ່າງກາຍຜະລິດ ເຮັດໃຫ້ຮ່າງກາຍບໍ່ສາມາດນຳເອົານ້ຳຕານໃນເລືອດໄປໄຊ້ໄດ້ ຖ້າລະດັບນ້ຳຕານໃນເລືອດສູງ ເປັນເວລາດົນ ຈະເຮັດໃຫ້ຫຼອດເລືອດໃນຮ່າງກາຍຜິດປົກກະຕິ ແລະ ສົ່ງຜົນໃຫ້ ອະໄວຍະວະ ຕ່າງໆຂອງຮ່າງກາຍ ລວມເຖີງ""ດວງຕາ"" ຜິດປົກກະຕິ.
2. ພະຍາດເບົາຫວານຂື້ນຕາ
ເປັນພາວະແຊກຊ້ອນຈາກພະຍາດເບົາຫວານທີ່ອາດເປັນສາເຫດຂອງການສູນເສຍການເບິ່ງເຫັນ ຫຼື ຕາບອດໄດ້ ເກີດຈາກການທີ່ມີລະດັບນ້ຳຕານໃນເລືອດສູງເປັນເວລາດົນ ສົ່ງຜົນໃຫ້ຫຼອດເລືອດຂອງພື້ນປະສາດຕາ (Retina) ຖືກທຳລາຍ

3. ໄລຍະເບົາຫວານຂື້ນຕາ (Diabetic retinopathy stages)
ອີງຕາມຄວາມຮຸນແຮງແບ່ງເປັນ 2 ໄລຍະໄດ້ແກ່: ເບົາຫວານຂື້ນຕາໄລະຍະທຳອິດ ຫຼື ໄລຍະທີ່ຍັງບໍ່ມີເສັ້ນເລືອດປົ່ງໃຫມ່ (Non-proliferative Diabetic Retinopathy: NPDR) ແລະ ເບົາຫວານຂື້ນຕາໄລຍະ ມີເສັ້ນເລືອດປົ່ງໃຫມ່ (Proliferative Diabetic Retinopathy: PDR)
- 3.1. ເບົາຫວານຂື້ນຕາໄລະຍະທຳອິດຫຼືໄລຍະທີ່ຍັງບໍ່ມີເສັ້ນເລືອດປົ່ງໃຫມ່(NONPROLIFERATIVE DIABETIC RETINOPATHY)
ເປັນໄລຍະທີ່ຜະໜັງຫຼອດເລືອດບໍ່ແຂງແຮງ ເຮັດໃຫ້ຫຼອດເລືອດໂປ່ງພອງ ອາດເຮັດໃຫ້ ມີເລືອດ ຫຼື ຂອງແຫຼວໃນຫຼອດເລືອດຮົ່ວໄຫຼອອກມາໃນພື້ນປະສາດຕາ ເຮັດໃຫ້ພື້ນປະສາດຕາບວມ, ໃນໄລຍະທຳອີດນີ້ ມີອາການພຽງເລັກນ້ອຍ, ຖ້າເກີດຫຼອດເລືອດຮົ່ວບໍລິເວນ ຈຸດຮັບພາບຕາ (Macular) ຈະເຮັດໃຫ້ ຈຸດຮັບພາບບວມ (Macular edema) ຈະເຮັດໃຫ້ການເບີ່ງເຫັນມົວລົງ, ຖ້າມີການອຸດຕັນຂອງຫຼອດເລືອດອາດເຮັດໃຫ້ເກີດພື້ນປະສາດຕາ ຫຼື ຈຸດຮັບພາບຕາຂາດເລືອດ ( Macular Ischemia) ສົ່ງຜົນໃຫ້ສູນເສຍການເບີ່ງເຫັນໄດ້.ເບົາຫວານຂື້ນຕາໄລຍະທຳອິດ (NPDR)ນີ້ ແບ່ງຕາມຄວາມຮູນແຮງ ມີ 3 ຂັ້ນ: ເບົາບາງ,ປານກາງ,ຮຸນແຮງ.

- 3.2. ເບົາຫວານຂື້ນຕາໄລຍະ ມີເສັ້ນເລືອດປົ່ງໃຫມ່(PROLIFERATIVE DIABETIC RETINOPATHY)
ເປັນໄລຍະທີ່ຫຼອດເລືອດເກີດການອຸດຕັນ ເຮັດໃຫ້ການໄຫລວຽນຂອງເລືອດໄປລ້ຽງພື້ນປະສາດຕາໜ້ອຍລົງ ແລະ ເຮັດໃຫ້ພື້ນປະສາດຕາຂາດເລືອດ ສົ່ງຜົນ ໃຫ້ມີການສ້າງເສັ້ນເລືອດໃຫມ່ມາທົດແທນ ແຕ່ຫຼອດເລືອດໃຫມ່ນີ້ ມີຜະໜັງບໍ່ແຂງແຮງ ເຮັດໃຫ້ແຕກງ່າຍ ເຮັດໃຫ້ ມີເລືອດອອກໃນນ້ຳວຸ້ນຕາ ແລະ ເກີດຜັງຜືດ ດືງ ພື້ນປະສາດຕາ ອັນເປັນເຫດເຮັດໃຫ້ພື້ນປະສາດຕາລອກ (Retinal Detachment) ຕາມມາໄດ້.
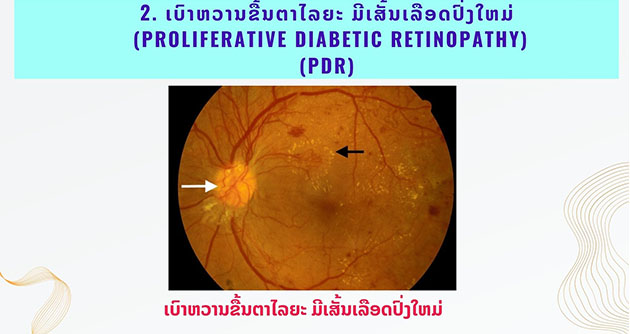
ຖ້າເສັ້ນເລືອດທີ່ປົ່ງໃຫມ່ນີ້ ໄປເກີດຢູ່ ບໍລິເວນໄຫຼວຽນນ້ຳຂອງຕາ ( Anterior chamber Angle) ຈະເຮັດໃຫ້ຄວາມດັນຕາ ສູງຂື້ນ ເຮັດໃຫ້ເກີດການທຳລາຍເສັ້ນປະສາດຕາ ແລະ ກາຍເປັນ ພະຍາດຄວາມດັນຕາສູງ ຫຼື โรคต้อหิน (Neovascular Glaucoma) ຕາມມາ ແລະ ສາມາດເຮັດໃຫ້ ຕາບອດຕາມມາໄດ້ ຖ້າ ບໍ່ໄດ້ຮັບການປີ່ນປົວທັນເວລາ.

4. ອາການຂອງເບົາຫວານຂື້ນຕາ
ໃນໄລຍະທຳອິດຈະບໍ່ມີອາການໄດໆການເບີ່ງເຫັນຍັງປົກກະຕິດີ ເຮັດໃຫ້ ຄົນເຈັບບໍ່ຮູ້ໂຕ ແລະ ບໍເຂົ້າຮັບການກວດຕາ.
ຖ້າເບົາຫວານຂື້ນຕາຫຼາຍແລ້ວຈະມີອາການຕ່າງໆດັ່ງນີ້:
- ເຫັນຈຸດດຳ ຫຼື ໄຍຄ້າຍໄຍແມງມູມລອຍຍໄປມາ
- ເຫັນພາບບຶດບ້ຽວ
- ຕາມົວ
- ສາຍຕາບໍ່ຄົງທີ່
- ຈຳແນກສີໄດ້ຍາກ
- ເຫັນພາບດຳເປັນບາງຈຸດ
- ກໍລະນີເກີດພາວະຄວາມດັນຕາສຸງ ຈະມີຕາແດງ ເຈັບປວດຕາ ຕາມົວລົງຫລາຍ
ໃນບາງຄົນບໍ່ມີອາການຫຍັງເລີຍ ເຖີງແມ່ນວ່າເບົາຫວານຂື້ນຕາໄລຍະຮຸນແຮງກໍ່ຕາມ

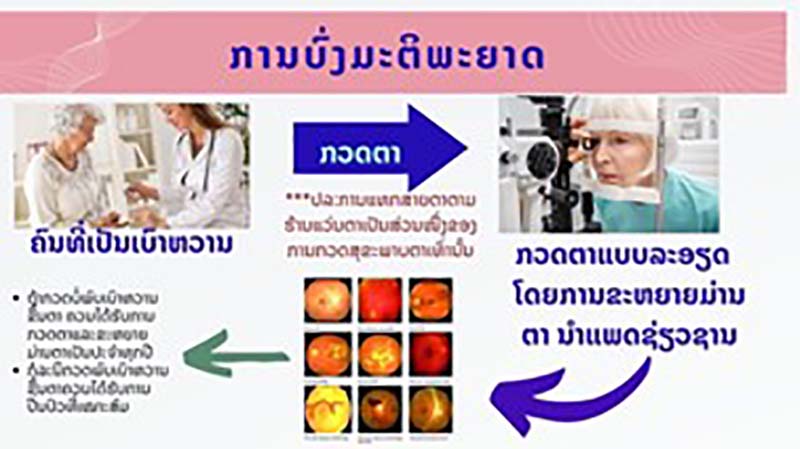
5. ການບົ່ງມະຕິພະຍາດ
ຄົນເຈັບທີ່ເປັນເບົາຫວານ ຄວນໄດ້ຮັບການກວດຕາ ແລະ ຂະຫຍາຍມ່ານຕາເພື່ອຄັດກອງເບີ່ງເບົາຫວານຂື້ນຕາ ຢ່າງນ້ອຍ ປີລະ 1 ເທື່່ອ ເຖີງວ່າການເບີ່ງເຫັນຍັງປົກກະຕິຢູ່ກໍ່ຕາມ.
ຫຼັງການຢອດຢາຂະຫຍາຍມ່ານຕາ ຄົນເຈັບຈະມີອາການຕາມົວລົງເລັກນ້ອຍ ປະມານ 4-6 ຊົ່ວໂມງ ບໍ່ຄວນຂັບລົດເອງ, ຄວນມີຍາດພີ່ນ້ອງມານໃນມື້ທີ່ມາກວດຄັດກອງເບົາຫວານຂື້ນຕາ, ຖ້າກວດບໍ່ພົບເບົາຫວານຂື້ນຕາ ຄວນໄດ້ຮັບການກວດຕາ ແລະ ຂະຫຍາຍມ່ານຕາເປັນປະຈຳທຸກປີ, ກໍລະນິກວດພົບເບົາຫວານຂື້ນຕາຄວນໄດ້ຮັບການປີ່ນປົວທີ່ເໝາະສົມ ຫຼື ໄດ້ຮັບການກວດຕາຖີ່ຂື້ນ ເຊີ່ງຈະຂື້ນກັບໄລຍະ ແລະ ຄວາມຮຸນແຮງ ຂອງເບົາຫວານຂື້ນຕາ.
6. ການປີ່ນປົວ
ການປີ່ນປົວພະຍາດເບົາຫວານໄລຍະທຳອິດເຊີ່ງເປັນໄລຍະທີ່ບໍ່ມີ ເສັ້ນເລືອດປົ່ງໃຫມ່ ຫຼື ຍັງບໍ່ມີການເບີ່ງເຫັນທີ່ຜິດປົກກະຕິ ອາດຍັງບໍ່ຈຳເປັນຮັບການປີ່ນປົວທັນທີ, ການຄວບຄຸມລະດັບນ້ຳຕານໃນເລືອດ ແລະ ລະດັບນ້ຳຕານສະສົມ ເປັນປັດໃຈສຳຄັນທີ່ສຸດໃນການປີ່ນປົວ ລວມທັງການຄວບຄຸມ ພະຍາດປະຈຳໂຕອື່ນໆ ເຊັ່ນວ່າ: ຄວາມດັນເລືອດສູງ, ໄຂມັນໃນເລືອດສູງ ເພື່ອຊ່ວຍຢັບຢັ້ງຄວາມຮຸນແຮງຂອງພະຍາດໄດ້.
ການກວດຕິດຕານໃຫ້ຖີ່ຂື້ນ ຈະຊ່ວຍ ພົບຄວາມຜິດປົກກະຕິໄດ້ໄວຂື້ນ ແລະ ໄດ້ຮັບການປີ່ນປົວທີ່ເຫມາະສົມແລະທັນເວລາ ຊ່ວຍລົດໂອກາດເກີດຄວາມຮູນແຮງຂອງພະຍາດແລະປ້ອງກັນການສູນເສຍເບີ່ງເຫັນໄດ້.
ການປີ່ນປົວເບົາຫວານຂື້ນຕາໄລຍະຮຸນແຮງ ເຊີ່ງເປັນໄລຍະທີ່ມີເສັ້ນເລືອດປົ່ງໃຫມ່ ໄລະຍະນີ້ ຄົນເຈັບຄວນໄດ້ຮັບການປີ່ນປົວ ເຊີ່ງວິທີການປີ່ນປົວໄດ້ແກ່ :
- ການຍິງແສງເລເຊີ: ເພື່ອຄວບຄຸມ ແລະ ປີ່ນປົວ ການຮົ່ວໄຫລຂອງຫລອດເລືອດ ແລະ ຊ່ວຍລົດການປົ່ງໃຫມ່ຂອງຫຼອດເລືອດ, ແນວໃດກໍ່ຕາມ ປານຍິງແສງເລເຊີ ຈະບໍ່ເຮັດໃຫ້ການເບີ່ງເຫັນດີຂື້ນ ແຕ່ ຈະຊ່ວຍປ້ອງກັນບໍ່ໃຫ້ເປັນຫຼາຍຂື້ນ ແລະ ປ້ອງກັນສາຍຕາບໍ່ໃຫ້ມົວລົງຫລາຍກ່ວາເກົ່າ.
- ການສັກຢາ Anti – Vascular Endothelial Growth Factor (Anti – VEGF) ເຂົ້ານ້ຳວຸ້ນຕາ : ເພື່ອລົດການເຕີບໂຕຂອງເສັ້ນເລືອດ ລົດ ການບວມຂອງຈຸດຮັບພາບຕາ ຈະຊ່ວຍໃຫ້ການເບີ່ງເຫັນດີຂື້ນ
- ການສັກຢາ ສະເຕຣອຍ (Steroids): ອາດເປັນທາງເລືອກໃນຄົນເຈັບບາງຄົນ ເພື່ອລົດການບວມຂອງຈຸດຮັບພາບຕາ ຈະຊ່ວຍໃຫ້ການເບີ່ງເຫັນດີຂື້ນ, ແຕ່ອາດມີຜົນຂ້າງຄຽງຈະເຮັດໃຫ້ຄວາມດັນຕາສູງຂື້ນໄດ້.
- ການຜ່າຕັດນ້ຳວຸ້ນຕາ (Vitrectomy) ໃນກໍລະນີຄົນເຈັບທີ່ມີເລືອດອອກໃນນ້ຳວຸ້ນຕາຫຼາຍ ຫລື ຄົນທີ່ມີຜັງຜືດດືງພື້ນປະສາດຕາເຮັດໃຫ້ຈຸດຮັບພາບບວມ ຫລື ພື້ນປະສາດ ຈີກຂາດ ຫຼື ຫລຸດລອກ ເພື່ອປ້ອງກັນການສູນເສຍການເບີ່ງເຫັນແບບຖາວອນ.
7. ການປ້ອງກັນ (Diabetic Retinopathy Prevention)
- ຄວບຄຸມລະດັບນ້ຳຕານໃນເລືອດ, ລະດັບຄວາມດັນໃນເລືອດ ແລະ ລະດັບໄຂມັນໃນເລືອດ ໃຫ້ຢູ່ໃນເກນປັກກະຕິ.
- ງົດການສູບຢາ ແລະ ເຄື່ອງດື່ມ ແອວກໍຮໍ
- ສັງເກດການປ່ຽນແປງຂອງການເບີ່ງເຫັນ ແລະ ຄວນໄປກວດຕານຳທ່ານໝໍຊ່ຽວຊານສະເພາະທາງຕາ(Ophthalmologist) ໂດຍດ່ວນຖ້າພົບວ່າການເບີ່ງເຫັນຜິດປົກກະຕິໄວ ເຊັ່ນ: ຕາມົວລົງ, ເຫັນຈຸດດຳລອຍໄປມາ
- ຄົນເຈັບທີ່ເປັນເບົາຫວານ ຄວນພົບ ທ່ານໝໍຊ່ຽວຊານສະເພາະທາງຕາ(Ophthalmologist) ເປັນປະຈຳທຸກ 6 ເດືອນ ຫຼື 1 ປີ ຖືງວ່າການເບີ່ງເຫັນຍັງປົກກະຕິຢູ່ກໍ່ຕາມ.




